Artículo
Calendario de inmunizaciones de la Asociación Española de Pediatría (AEP). Recomendaciones 2025
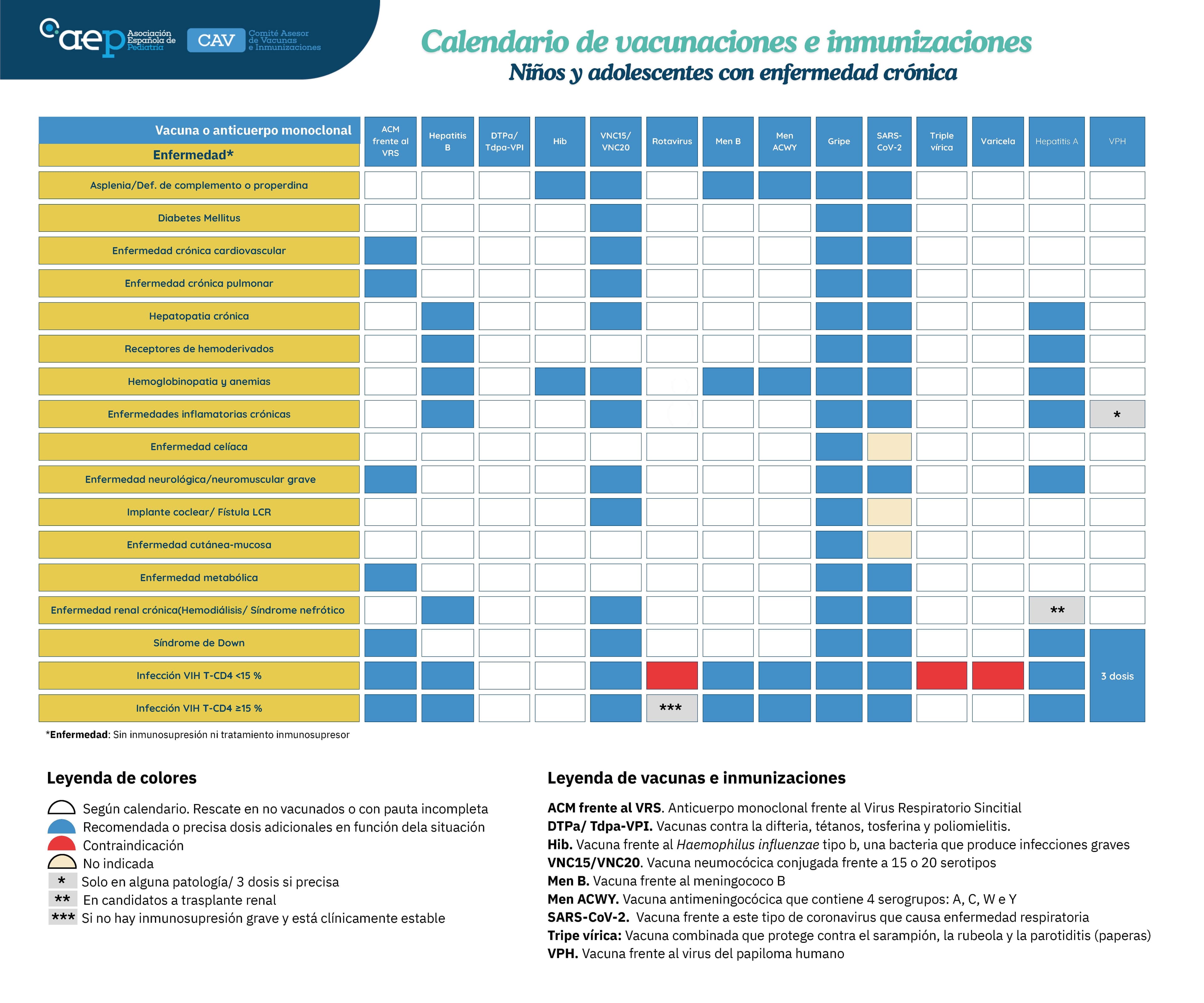
La AEP defiende un calendario de inmunizaciones único y de máximos para toda España Anualmente, el Comité Asesor de Vacunas e Inmunizaciones de la Asociación Española de Pediatría (CAV-AEP) recomienda a principios del año el calendario de inmunizaciones que considera que es el más adecuado para los niños, adolescentes y embarazadas que residen en España. Para ello, se revisan las novedades científicas nacionales e internacionales relacionadas con las vacunas o inmunizaciones y las enfermedades que previenen. En nuestro país el Consejo Interterritorial del Sistema Nacional de Salud (CISNS) (Ministerio de Sanidad) recomienda un calendario básico y las comunidades autónomas lo adaptan y lo aplican según sus criterios. Así, cada comunidad autónoma decide su calendario de inmunizaciones, cuyas inmunizaciones son gratuitas y recomendables para toda la población y también decide qué inmunizaciones están financiadas para algunas personas con circunstancias especiales. La Asociación Española de Pediatría (AEP) es defensora de un calendario de inmunizaciones único para toda España, y que sea un calendario de máximos que mejoraría las expectativas de salud de nuestra población. Hay 2 tablas de recomendaciones: una con las inmunizaciones sistemáticas que deberían recibir todos los niños, adolescentes y embarazadas españolas y otra con las inmunizaciones necesarias en grupos de riesgo de las distintas enfermedades inmunoprevenibles. Existe la posibilidad de consultar estas 2 tablas en forma interactiva. Desde el año pasado se ha incluido un apartado dedicado a la mujer embarazada, muy importante para protegerla y proteger a su bebé, recomendando la vacunación con Tdpa a partir de la semana 27 de gestación; la vacunación covid ARNm en cualquier momento del embarazo e igualmente la vacunación antigripal si este coincidiera con la temporada estacional. También, la inclusión de la vacuna frente al VRS disponible en las farmacias comunitarias, pero que no entran en las recomendaciones de los servicios de Salud Pública para la temporada 2024-2025. Calendario de inmunizaciones de la AEP 2025 El CAV-AEP recomienda para 2025 las inmunizaciones que se pueden ver en esta tabla , para que se apliquen de modo sistemático a todos los niños, adolescentes y embarazadas de nuestro país Asimismo, como ya se ha comentado, hay otra tabla de vacunación en niños con enfermedades de riesgo. La tabla mantiene la no discriminación entre financiadas y no financiadas porque la AEP considera que todas deberían ser inmunizaciones sistemáticas y, por tanto, financiadas. Se mantiene la pauta de vacunación frente a difteria, tétanos, tosferina, Haemophilus influenzae tipo b y poliomielitis con vacunas hexavalentes, que también llevan la hepatitis B, con pauta 2+1 (2, 4 y 11 meses), lo que hace necesario la aplicación de una dosis de polio a los 6 años de edad. Continuar con la insistencia, dada la duración limitada de la inmunidad frente a la tosferina, en la recomendación de utilizar la vacuna de carga estándar frente a difteria y tosferina (DTPa) o en su defecto la de baja carga antigénica (Tdpa) a los 6 años, asociada a la vacuna de polio inyectable (DTPa-VPI o Tdpa-VPI), y la recomendación de que vaya seguida de otra dosis de Tdpa a los 10-12 años de edad. Mantenimiento de la pauta de vacunación antineumocócica con pauta de 3+1 (2, 4, 6 y 11 meses) con la vacuna conjugada de 20 serotipos (VNC20) o con pauta 2+1 (2, 4 y 11 meses) con la vacuna conjugada de 15 serotipos (VNC15). Recomendación de la introducción en el calendario sistemático de la vacuna frente al rotavirus en todos los lactantes. Seguir con la recomendación de la administración de la vacuna frente al meningococo B como sistemática en el lactante, en pauta 2+1 con inicio a los 2 meses de edad. Para el resto de edades la recomendación es de protección individual, salvo en el adolescente como se explica posteriormente. La vacunación antigripal sigue siendo recomendada en todos los niños de 6 a 59 meses de edad, para su protección individual y para evitar el contagio hacia otras personas de edades superiores. También se debe administrar en los grupos de riesgo de todas las edades a partir de los 6 meses de edad. Este año también está la recomendación individual de la misma entre los 5 y 18 años de edad. La vacuna intranasal antigripal sigue siendo preferente a partir de los 2 años. Mantenimiento de la pauta de vacunación frente a los meningococos A, C, W e Y, con un esquema de una dosis a los 4 meses, otra dosis a los 12 meses y otra a los 12-13 años de edad, con un rescate progresivo hasta los 18 años en los no vacunados. Para el resto de las edades (al igual que con el meningococo B) la recomendación es de protección individual. Seguir con la pauta de vacunación de triple vírica y varicela con 2 dosis, recomendando la vacuna tetravírica (SRPV) para la segunda dosis. La vacunación frente al coronavirus SARS-CoV-2 en todos los niños y adolescentes mayores de 6 meses con factores de riesgo, con preparados que contengan el linaje JN.1 o KP.2. La vacunación de niños sanos sigue siendo recomendable como protección individual. Recomendación de la vacuna del virus del papiloma humano (con la vacuna de 9 genotipos) en ambos sexos a los 10-12 años con una sola dosis. Se sigue recomendando la aplicación del anticuerpo nirsevimab para prevenir la bronquiolitis por el virus respiratorio sincitial en lo menores de 6 meses, prematuros hasta los 12 meses y grupos de riesgo hasta los 2 años. Novedades de este año: La vacunación frente al meningococo B en los adolescentes, con cualquiera de las 2 vacunas y con 2 dosis. También, la vacunación de refuerzo con una dosis de 4CMenB (las vacunas frente al meningococo B no son intercambiables) en aquellos adolescentes que hubieran recibido esta vacuna en la edad infantil. Se recomienda la disminución de la edad de aplicación de la Tdpa, entre los 10 y 12 años, para proteger individualmente al grupo de edad de 10 a 14 años que es el que mayor incidencia ha tenido en el último brote epidémico. También este año se considera que ha llegado el momento de reducir la edad de administración de la segunda dosis de SRP y varicela a los 2 años de edad, dados los brotes de sarampión que están surgiendo en todos los lugares del mundo, incluida España que ha tenido más de 200 casos en el 2024, la inmensa mayoría importados. Recomendación individual de vacunación frente a la gripe para los niños y adolescentes de 5 a 18 años de edad. Vacunación frente a la covid para grupos de riesgo a partir de los 6 meses de edad, con vacuna de ARNm JN.1 o KP.2. Otros hechos destacables son: Para las vacunas no incluidas aún en el calendario gratuito, se solicitan nuevas formas de financiación para facilitar su adquisición por las familias españolas. Reivindicación de la creación de un Comité Nacional de Inmunización en el que participen no solo los técnicos de Salud Pública del Ministerio y de las CC. AA., sino también las sociedades científicas y los pacientes, tal y como recomienda la Organización Mundial de la Salud (OMS). Es destacable el hecho de que el calendario del Consejo Interterritorial ha aprobado la incorporación de algunas de estas vacunas (lo que hace que la diferencia con el calendario aconsejado por la AEP sea poco a poco más pequeña). Sin embargo, aún quedan pendientes algunas peticiones, como la vacunación de la tosferina (Tdpa) en los adolescentes (solamente Asturias, Madrid y Cataluña lo hacen), la inmunización antimeningocócica con vacuna tetravalente (MenACWY), a los 4 y 12 meses de edad (Andalucía, Aragón, Asturias, Canarias, Castilla y León, Ceuta, Extremadura, Galicia, Islas Baleares, La Rioja, Melilla y Murcia ya lo hacen y otras 2 CC. AA. lo hacen con la dosis de los 12 meses) y la vacunación antimeningocócica B en adolescentes. Por lo tanto, se estima deseable que se haga un esfuerzo económico colectivo, por parte de las CC. AA. y el Ministerio, que permita la financiación de un calendario sistemático completo para los niños que viven en España, igual que se ha realizado en 2023 y 2024 con las 4 vacunas antes citadas (gripe 6-59 meses, VPH en varones adolescentes, meningococo B en lactantes y rotavirus, también, en lactantes) y el anticuerpo monoclonal frente al virus respiratorio sinictial.
Leer más Comité Asesor de Vacunas e Inmunizaciones
Comité Asesor de Vacunas e Inmunizaciones