Salud en familia
Cabecera del contenido artículo
Enfermedades / Desarrollo del niño sano
Acné neonatal
Comparte en
Contenido del artículo
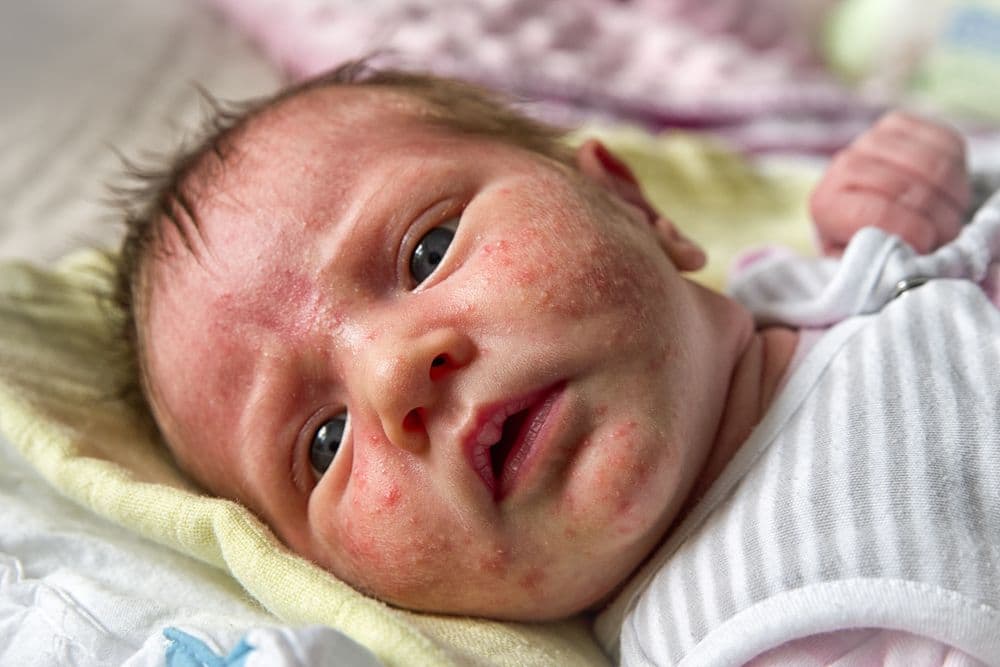
Son lesiones cutáneas benignas que aparecen frecuentemente en los recién nacidos
¿Qué es el acné neonatal?
Son lesiones benignas de la piel que aparecen típicamente a las 2 semanas de vida hasta en el 20 % de los recién nacidos.
¿Cuál es la causa?
No está claro el mecanismo por el que aparecen “estos granos” pero se postula que pueda ser por el paso de hormonas maternas que estimulan las glándulas sebáceas del bebé.
La historia familiar de acné no se relaciona con el acné neonatal.
¿Cuáles son los síntomas?
Se caracteriza por la aparición de pequeños “granos” rojos o blancos generalmente en las mejillas, la nariz y la frente.
¿Qué gravedad tiene que el acné aparezca en una edad tan temprana? ¿En qué podría derivar?
El acné neonatal es totalmente benigno y no presenta complicaciones. Los bebés no suelen tener otros síntomas y habitualmente se resuelve espontáneamente en los primeros 3 meses de vida.
Hay que diferenciarlo del acné infantil que es menos común y se inicia más tarde.
¿Qué diferencias hay entre el acné neonatal y el que se presenta en la pubertad?
No existe relación alguna entre el acné neonatal y el que aparece más tarde en la vida. Aunque el aspecto es similar, hay algunas diferencias: el mecanismo de producción es diferente, la expresión clínica también (en el acné neonatal no hay comedones – espinillas -, ni quistes – granos grandes dolorosos con pus -) y su evolución es totalmente benigna.
¿Cómo se puede prevenir?
No hay nada que se pueda hacer para evitar que aparezca.
¿Cuál es su tratamiento?
Contenido multimedia relacionado
Consulta contenido multimedia relacionado con este artículo.

10 Tips de Lactancia Materna
Leer más sobre 10 Tips de Lactancia MaternaLeer más
La información ofrecida en En Familia no debe usarse como sustituta de la relación con su pediatra, quien, en función de las circunstancias individuales de cada niño o adolescente, puede indicar recomendaciones diferentes a las generales aquí señaladas.
Quizá también te podría interesar
Mostrando documento 1 de 12: Acné