Salud en familia
Cabecera del contenido artículo
Promoción de la salud
Vacuna frente a la bronquiolitis en embarazadas

Escrito por  Comité Asesor de Vacunas e Inmunizaciones
Comité Asesor de Vacunas e Inmunizaciones
Comparte en
Contenido del artículo
El virus respiratorio sincitial es la principal causa de infecciones de las vías respiratorias inferiores en los recién nacidos y lactantes.
¿Qué es el virus respiratorio sincitial (VRS) y qué enfermedad produce?
El VRS es la principal causa de infecciones de las vías respiratorias inferiores en los recién nacidos y lactantes, ocasionando el 80 % de las bronquiolitis y neumonías, además del riesgo de complicaciones a corto y largo plazo. La mayoría de los que tienen que ser hospitalizados son lactantes previamente sanos. El VRS circula durante todo el año, pero especialmente en otoño-invierno (octubre a marzo) en lo que se denomina “la temporada del VRS”.
¿Qué medidas pueden prevenir la enfermedad por el VRS?
Para intentar evitar la transmisión del VRS, es importante recordar las siguientes medidas: lavarse las manos regularmente; lavar los juguetes, prendas, útiles y ropa de cama con frecuencia; emplear pañuelos de papel desechables; no llevar a los niños a la guardería mientras estén enfermos; y evitar el contacto estrecho con cualquier persona que no se encuentre bien o tenga catarro, que pueda ser una posible fuente de contagio. La lactancia materna ayuda en la protección de infecciones por virus, como los de la bronquiolitis.
Actualmente se dispone además, de un anticuerpo monoclonal para su uso en lactantes
¿Qué vacunas hay contra esta enfermedad?
Está aprobada y disponible una vacuna que se administra durante el embarazo, entre las 24 y 36 semanas de gestación, que tiene como objetivo que la gestante produzca anticuerpos (defensas) frente al VRS, que pasarán a través de la circulación placentaria al feto, y cuando nazca el bebé, este tendrá en su sangre los anticuerpos, que lo protegerán en sus primeros meses de vida frente a la enfermedad moderada-grave y hospitalización debida a bronquiolitis por el VRS.
¿Quién puede vacunarse?
Las embarazadas entre las 24 y 36 semanas de gestación. En la temporada 2023-2024 no ha estado disponible, pero si lo estará para la 2024-2025, aunque la recomendación del Ministerio de Sanidad para la próxima temporada para prevenir la enfermedad por VRS no la ha incluido como vacunación general a embarazadas.
Sin embargo, la vacuna está disponible en oficinas de farmacia para su venta con prescripción médica por indicación del obstetra o médico de familia.
¿Cómo se administra la vacuna?
La vacuna se administra por vía intramuscular, al igual que el resto de vacunas recomendadas durante el embarazo. De momento no hay datos sobre si esta vacuna se debería repetir con cada embarazo, como sí que ocurre con el resto.
¿Cuáles son las reacciones adversas?
Las reacciones adversas notificadas con mayor frecuencia fueron dolor en el lugar de vacunación, dolor de cabeza y dolores musculares. La mayoría de las reacciones fueron de intensidad leve a moderada y remitieron en los 2-3 días posteriores a la aparición.
Durante los ensayos clínicos de la vacuna, los datos indican que no se producen malformaciones ni toxicidad fetal/neonatal. Los acontecimientos adversos matemos notificados hasta 1 mes después de la vacunación y en los bebés hasta 1 mes después del nacimiento fueron similares en el grupo que recibió la vacuna y en el grupo que recibió un placebo.
¿Cuáles son las precauciones y contraindicaciones de la vacunación?
Esta vacuna, como cualquier otra, está contraindicada ante una reacción alérgica grave (reacción anafiláctica) a una dosis previa de esta vacuna o alergia conocida a algún componente de la misma (trometamol, sacarosa, manitol, polisorbato 80, cloruro de sodio, ácido clorhídrico).
Se debe posponer la vacunación en personas que padecen una enfermedad febril aguda. Sin embargo, la presencia de una infección leve, como un resfriado, no debe dar lugar al aplazamiento de la vacunación.
No se ha evaluado la eficacia y la seguridad de la vacuna en personas inmunodeprimidas, incluidas las que reciben tratamiento inmunosupresor. La eficacia podría ser menor en ellas.
No se debe administrar en mujeres antes de las 24 semanas de embarazo (no se han hecho estudios antes de esa semana).
¿La Asociación Española de Pediatría (AEP) aconseja vacunar frente al VRS a las embarazadas para prevenir la enfermedad en sus hijos?
La AEP recomienda que, cuando esta vacuna esté incluida por parte de las autoridades sanitarias como parte de una estrategia global de Salud Pública para la prevención de la enfermedad por el VRS, se administre entre las 24 y 36 semanas de gestación, con preferencia entre las 32 y 36 semanas. Como protección individual puede ser prescrita por su obstetra o por su médico de familia.
Artículo compartido con la web del Comité Asesor de Vacunas de la AEP
Contenido multimedia relacionado
Consulta contenido multimedia relacionado con este artículo.

Calendario de vacunaciones e immunizaciones 2026: de 0 a 15 meses
Leer más sobre Calendario de vacunaciones e immunizaciones 2026: de 0 a 15 mesesLeer más

Calendario de vacunaciones e inmunizaciones 2026: embarazadas
Leer más sobre Calendario de vacunaciones e inmunizaciones 2026: embarazadasLeer más
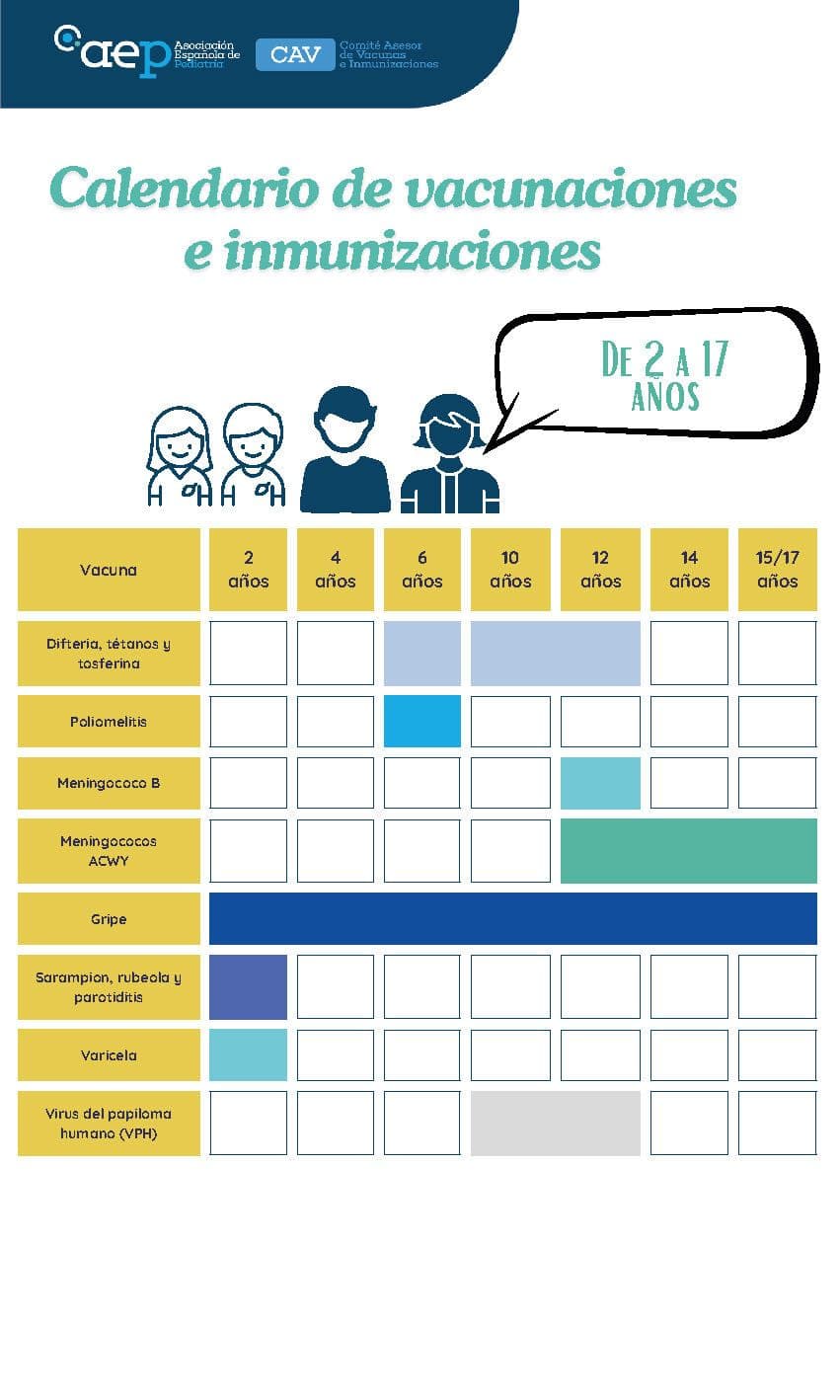
Calendario de vacunaciones e inmunizaciones 2026: desde los 2 a los 17 años
Leer más sobre Calendario de vacunaciones e inmunizaciones 2026: desde los 2 a los 17 añosLeer más
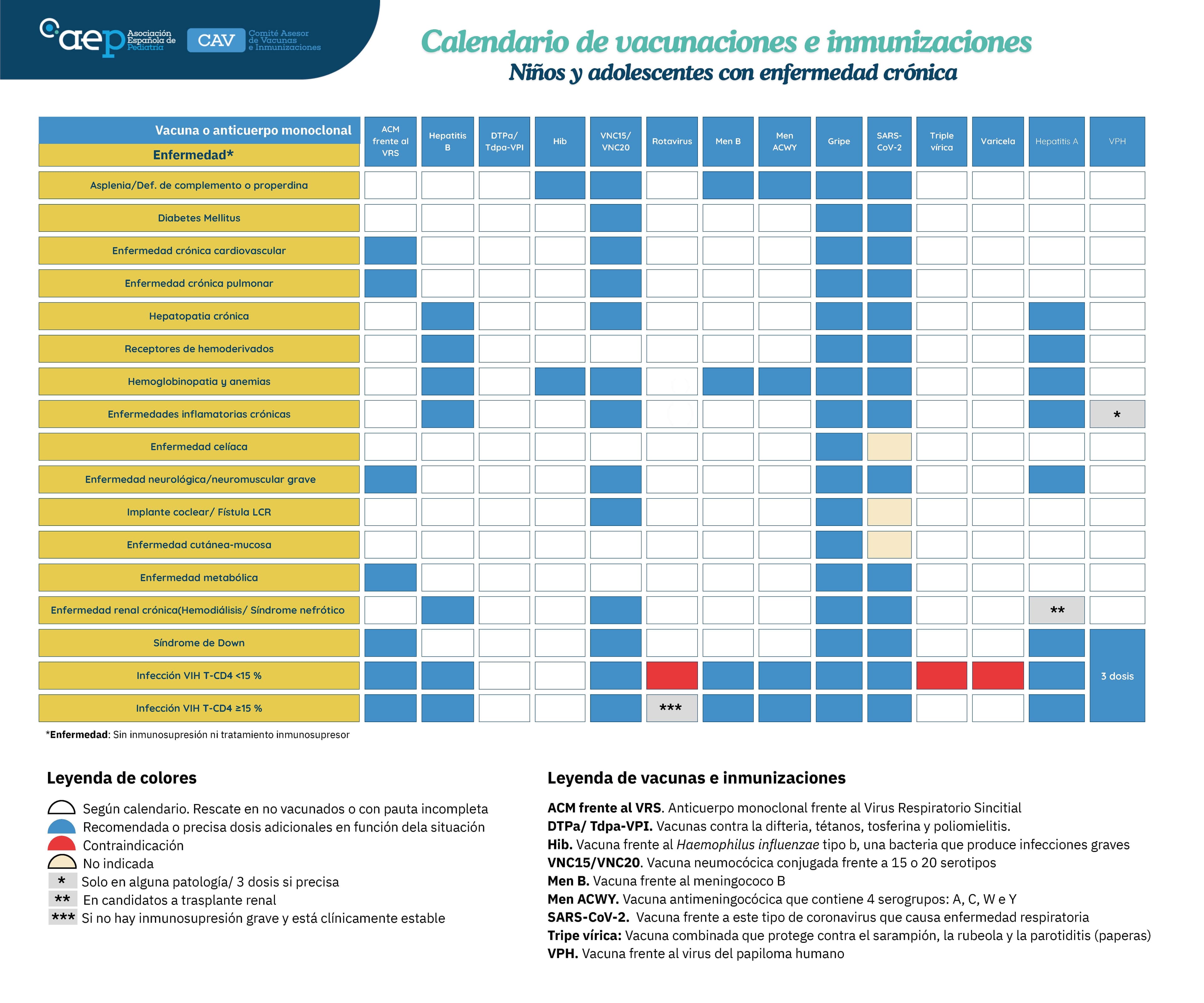
Calendario de vacunaciones e immunizaciones 2026: niños y adolescentes con enfermedad crónica
Leer más sobre Calendario de vacunaciones e immunizaciones 2026: niños y adolescentes con enfermedad crónicaLeer más
La información ofrecida en En Familia no debe usarse como sustituta de la relación con su pediatra, quien, en función de las circunstancias individuales de cada niño o adolescente, puede indicar recomendaciones diferentes a las generales aquí señaladas.
Quizá también te podría interesar
Mostrando documento 1 de 12: Vacuna frente a la bronquiolitis en embarazadas