Salud en familia
Cabecera del contenido artículo
Enfermedades
Escoliosis
Escrito por María Galán Olleros, Rosa Egea Gámez
Contenido del artículo
Es una deformidad de la columna vertebral que provoca la aparición de una prominencia o giba
¿Qué es la escoliosis?
La escoliosis es una deformidad de la columna vertebral en la que, viendo al paciente de frente o de espaldas, se aprecia cómo las vértebras se alinean en forma de “S” o “C” alejándose del eje normal y girando a la vez sobre sí mismas. Provoca la aparición de una prominencia o giba que se nota más cuando el paciente se inclina hacia delante.
Este problema puede localizarse en el tórax, en la zona lumbar o presentarse en los dos sitios a la vez. La presentación más habitual es la localización torácica con la giba localizada en el lado derecho.
¿A qué se debe?
La mayoría de las veces no se sabe la causa (escoliosis idiopática).
También puede ser secundaria a problemas congénitos (defecto del desarrollo de una o más vértebras) o neurológicos (parálisis cerebral infantil, mielomeningocele).
¿A qué edad aparece la escoliosis idiopática?
En términos generales podemos hablar de dos grandes grupos:
- Pacientes menores de 10 años: escoliosis de inicio precoz.
- Niños mayores de 10 años: escoliosis idiopática del adolescente.
¿Afecta más a niños o a niñas?
Aunque la incidencia de escoliosis es similar en ambos sexos, en la escoliosis idiopática del adolescente las niñas son más propensas a tener curvas progresivas.
¿Cómo se manifiesta?
Habitualmente no produce ningún síntoma. La escoliosis no produce dolor. De hecho, el dolor, sobre todo si es nocturno o se acompaña de fiebre, es considerado un signo de alarma que obliga a descartar una causa subyacente (infecciosa, neurológica, tumoral).
Tampoco suele tener repercusión sobre los órganos internos. Solo las deformidades muy graves, poco frecuentes por otra parte, pueden limitar la capacidad física del paciente y producir problemas cardiopulmonares o digestivos por falta de espacio.
En los casos de escoliosis congénita (hemivértebras, barras, bloques…) es conveniente descartar lesiones de corazón, renales o neurológicas asociadas.
¿Cómo se diagnostica?
Hay que comenzar con la historia clínica y la exploración física. Los padres suelen consultar por altura desigual de hombros, asimetría de escápulas o de la cintura, prominencia de las costillas de un lado, etc.
En la exploración, el médico buscará asimetrías entre ambos lados de la columna: prominencias, diferencia en la altura de los hombros, desequilibrio del tronco hacia un lado. También valorará si existe diferencia en la longitud de las piernas, palpando las dos crestas iliacas, ya que el niño puede torcerse porque una pierna sea más larga que otra.
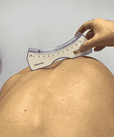
La prueba clínica que más información proporciona es el test de Adams, en el que viendo al paciente desde detrás mientras se inclina hacia adelante flexionando el tronco, con los pies juntos, las rodillas estiradas y los brazos colgando libres, se observará una giba en uno de los lados a nivel costal o lumbar.
La radiografía confirmará que existe una curva, la región donde se localiza, la dirección (convexidad) y patrón. También permitirá cuantificar la rotación de las vértebras y la magnitud de la curva. Se habla de escoliosis cuando el ángulo de la curva es mayor de 10 grados.
¿Qué factores influyen en la evolución de la curva?
Cuanto mayor crecimiento le quede al niño y mayor sea el tamaño de la curva en el momento del diagnóstico, peor será el pronóstico. Otros factores a tener en cuenta son los antecedentes familiares, el tipo de curva y si se trata de una niña. Después del primer periodo menstrual, el riesgo de progresión disminuye. ¿Cómo se trata?
El ángulo de la curva, la localización y el grado de madurez determinan el tratamiento. El objetivo del tratamiento es evitar grandes deformidades progresivas en la edad adulta.
- La observación está indicada en curvas pequeñas o en pacientes esqueléticamente maduros.
- El tratamiento ortopédico mediante corsé tiene como objetivo frenar o enlentecer la progresión de la deformidad, pero no la corrige. Está indicado en curvas progresivas en pacientes que todavía están en fase de crecimiento... La evidencia científica recomienda usarlo un mínimo de 18 horas al día bien ajustado.
- La cirugía se reserva para curvas de gran magnitud (mayores a 45-50 grados). En general, se realiza en pacientes que se encuentran cerca de la madurez esquelética (ya no van a crecer más).
¿Se puede hacer deporte?
Sí, se puede y se debe. Seguir activo es importante para la salud en general y para la columna también, ya que unos músculos fuertes protegen a la columna. Cualquier deporte vale, ya que no existen ejercicios, ni deportes o actividades que mejoren o empeoren la escoliosis. Si se pauta un corsé, el niño puede quitárselo para practicar deporte.
¿Funcionan otros tratamientos?
No existe información de carácter científico que demuestre que tratamientos alternativos como la quiropráctica o la osteopatía, modifiquen la historia natural de la escoliosis.
La información ofrecida en En Familia no debe usarse como sustituta de la relación con su pediatra, quien, en función de las circunstancias individuales de cada niño o adolescente, puede indicar recomendaciones diferentes a las generales aquí señaladas.
Quizá también te podría interesar
Mostrando documento 1 de 5: El corsé puede ser eficaz en algunos tipos de escoliosis